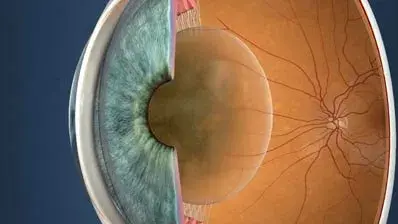
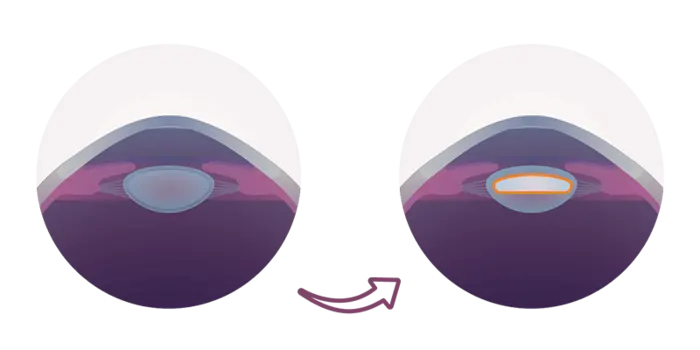
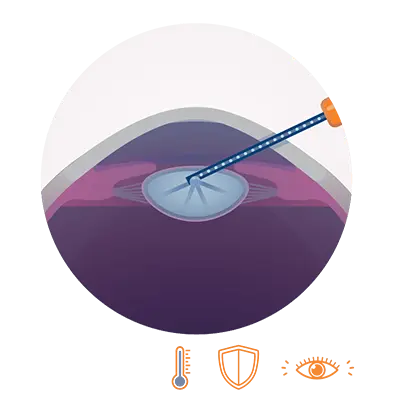
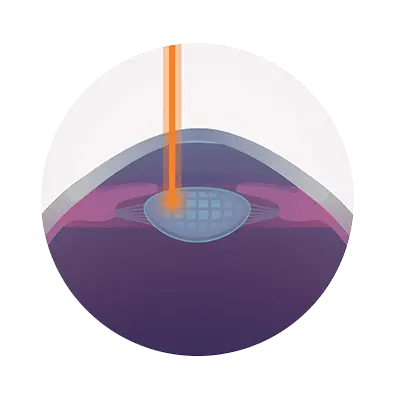
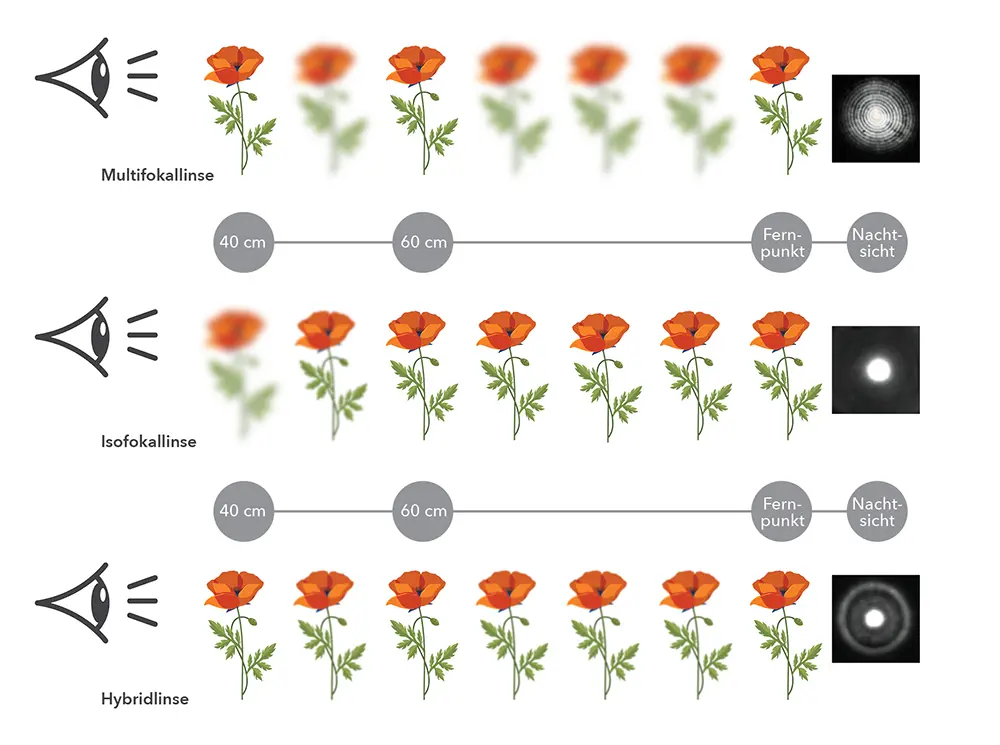
Linsenunverträglichkeit: Häufigkeit: keine.
Mit den modernen Linsenimplantaten gibt es keine Materialunverträglichkeit.
Infektionen: Häufigkeit in unserem Hause: 1:5000
Sollte es aufgrund von Keimeintritt ins Auge zu einer Entzündungsreaktion kommen, wird diese schnellstmöglich mit einer entsprechenden Therapie mit Tropfen oder Salben behandelt. In 99% der Fälle handelt es sich hierbei um Bakterien aus der eigenen Hautflora.
Starke Sehschwankungen während der ersten Wochen: Häufigkeit 1:100
Diese sind in der Regel auf eine Hornhautschwellung zurückzuführen und lassen sich bereits durch die Wahl eines schonenden Verfahrens vorbeugen. Die Hornhautschwellung kann mit abschwellenden und entzündungshemmenden Medikamenten i.d.R. gut behandelt werden, benötigt jedoch Geduld und ggf. mehrere Therapiestufen.
Schwellungen der Netzhaut (Makulaödem): Häufigkeit in unserem Hause 1:1000
Die Ansammlung von Flüssigkeit bzw. die Schwellung der Netzhautmitte tritt nach einer langen OP-Dauer, viel Energieeinsatz und bevorzugt bei Diabetikern, Rheumatikern und Rauchern auf. Die Vorbeugung besteht aus einer antientzündlichen Therapie noch vor der OP und einer Behandlung mit Medikamenten nach der OP. Die Therapie muss oft Wochen bis Monate angewendet werden, damit das Makulaödem nicht wieder auftritt.
Im Vergleich zum europäischen Durchschnitt sind Makulaödem in unserem Haus sehr selten.